レポート各種
腹膜透析(PD)が日本で開始されたのは1980年。1983年に保険収載されて、すでに40年になります。機序は血液透析(HD)と同様で、拡散で溶質を除去します。HDは人工膜を使う間歇的な透析であり、非常に強力です。それに対して、PDは生体膜を使い、連続的に緩徐な透析であることから、腎臓にやさしく血圧も急激な変化を引き起こしにくい。
また、PDは自分の残存腎機能の低下も緩やかなので、導入後4年くらいは尿を排出できます。その残存腎機能によってビタミンDの活性化や中分子物質の排泄が行われるので、この約4年間はHDよりも予後がいいこともわかっています。高齢者にとって、PDは自分で管理する意識が高まり、PD治療やQOLへの満足度も高くなります。2004年に行われた調査では、透析導入後3カ月の患者さんの治療への満足度を調べたところ、HDは5割でしたが、PDは8割で満足しているという回答でした。PDの残存腎機能の維持はスライド1からも明らかなことから、国は透析医療として「PD First!」、かつ、在宅医療としてのPDを推進するため、HDでは診療報酬改定の毎に減算されている診療報酬がPDでは加算されています。
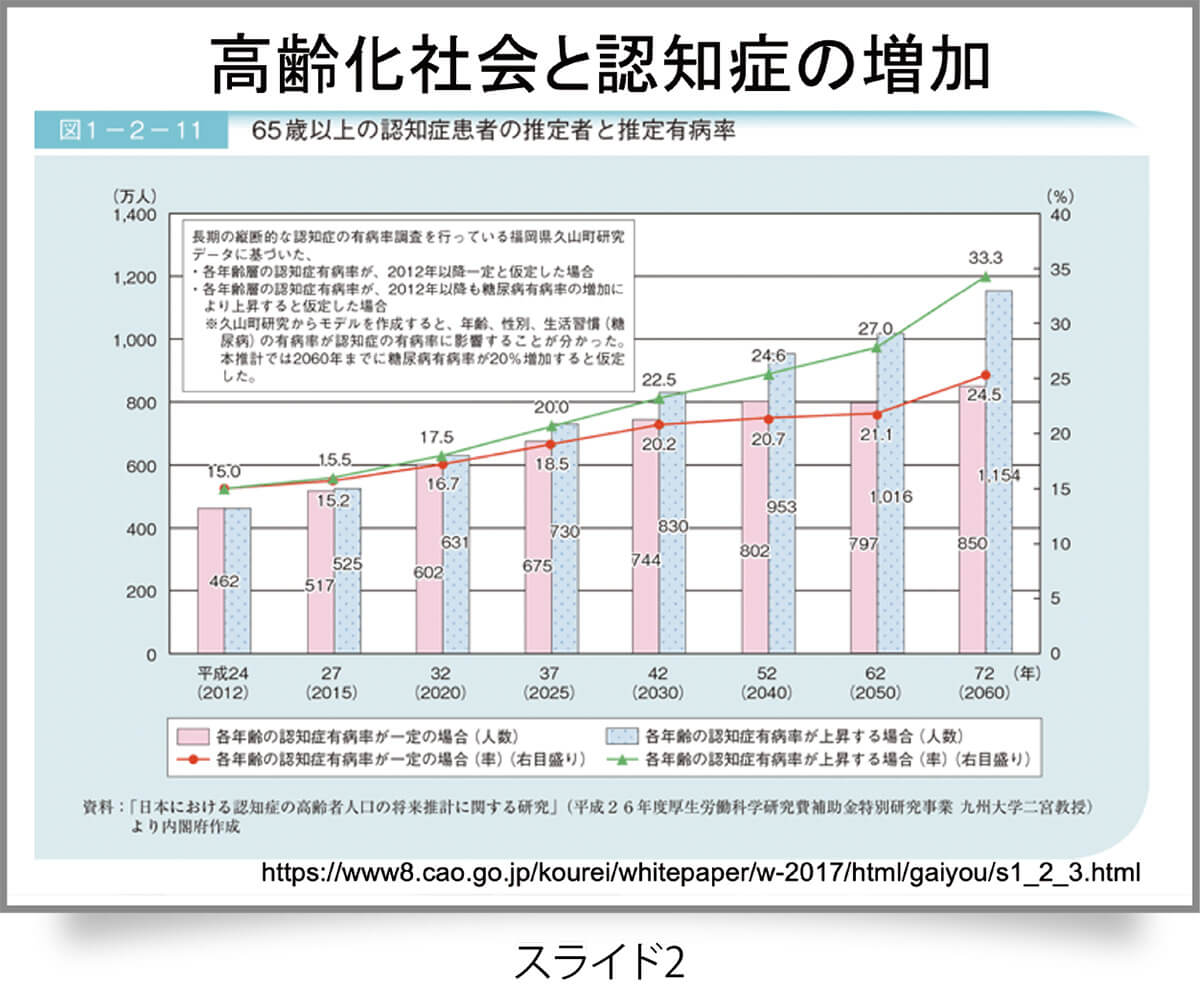
今後問題になるのは、透析と認知症の関係です。久山町研究※1によると高齢者が増えると認知症は増えるとされていて、約40年後には高齢者の3人に1人は認知症を発症すると想定されています(スライド2)。高齢者の認知症予防が重要になってきますが、PDは認知症の発症率がHDよりもはるかに低いことがわかっています。HDの認知症発症率は、PDの1.32倍高い。理由としては、シャントをつくるとそこに血流が増加し、脳血流が悪くなることがあります。特に椎骨脳底動脈の血流が悪くなり、周囲の梗塞巣が増えます。これはSubclavian Steal Syndromeとして知られています。効率のよいシャントができるほど、椎骨脳底動脈の血流は悪くなり、梗塞が起きやすくなります。観察研究ではありますが、台湾レジストリー※2が有意差をもって、PDのほうがHDよりも認知症が少ないとしています。
※1 https://www.hisayama.med.kyushu-u.ac.jp/research/disease01.html
※2 Survival Analysis: Comparing Peritoneal Dialysis and Hemodialysis in Taiwan
https://journals.sagepub.com/doi/abs/10.1177/089686080802803s04?journalCode=ptda

遠隔診療の通信インフラであるインターネットが、日本で最初に使われたのは1984年です。東京大学、東京工業大学、慶應義塾大学の間に構築された研究用ネットワークに、米軍のシステムを持ち込んだものでした。一般でインターネットが使えるようになったのは1993年で、PDのモニタリングにインターネットを利用する方法を1997年からJMSとともに研究し始めました。Telemedicineという仕組みを発表したのは2000年で、インターネットを使うことで情報収集や問題解決能力が格段に高くなり、コストは半分になると紹介しました。
当時の電話回線はISDNの前のモノバンドという時代で、データのやり取りをしている間に電話をかけると、回線が1本しかないので、どちらかが途切れるという状況でした。テレビ電話の仕組みを台湾メーカーで製作して、ようやくビデオカンファレンスができるようになりました。
次に登場したのは携帯電話です。この頃は俗にいうガラケーと呼ばれる端末でした。すべて手入力で、データをやり取りする仕組みをつくりました。しかし、当時の携帯電話は半年ごとに機種のモデルチェンジがあり、そのたびにソフトのバージョンアップではコストがかかりすぎるため、当時注目され始めた血圧を計測しようということになりました。当初は手入力でしたが、その後、JMSとオムロンとともに小さなコンピュータを使って、ボタンひとつでデータを送信できる仕組みをつくりました。今では当たり前ですが、この頃には非常に画期的な仕組みでした。
血圧だけではなく、糖尿病とか、ほかの病気に使えるものはできないかと、次にJMSとつくったのが、HomeData Collecting Systemです。血圧や血糖、体重、万歩計のデータがBluetooth®で飛ばされるという仕組みをつくりました。
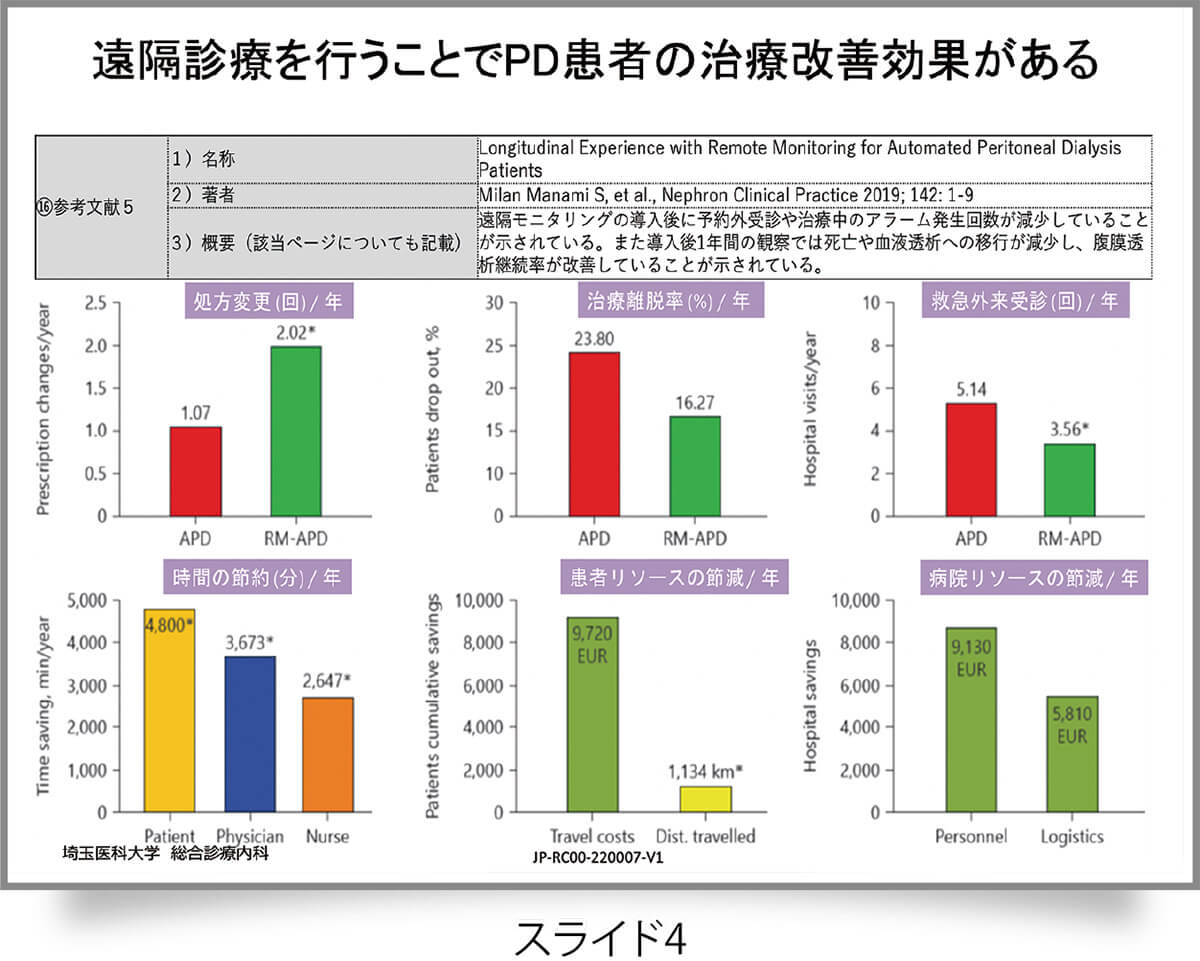
遠隔診療や訪問診療をモデルとして示したのが2000年でしたが、20年後にようやく実現しました。遠隔診療によって、予定外の外来受診や救急外来受診、家庭訪問、入院を減らすことができ、患者さんに多くのケアが提供できるようになります(スライド3)。こういったデータは、イタリアのMilan Manani Sらも出していて、PD患者への遠隔モニタリングの導入後に予約外診療や治療中のアラーム発生回数が減少していることを示しています。また、導入後1年間の観察では、死亡やHDへの移行が減少し、腹膜透析継続率が改善していることも示しました(スライド4)。こういったデータを国に示すことによって、2022年に在宅腹膜灌流に係る遠隔モニタリングの評価が新設されて、遠隔モニタリング加算が認められました。
2020年以降の新型コロナウイルス感染症の流行も、遠隔診療加算が認められる大きな後押しとなりました。遠隔診療を重要視して、「慢性疾患等を有する定期受診患者等について、医師が電話や情報通信機器を用いて診療し医薬品の処方を行った場合、保険医療機関は、電話等再診料、調剤料、処方料、調剤技術基本料を算定できる」としました。

人工知能(AI)は自己学習して問題解決能力を高め、ビッグデータをディープラーニングすることによってどんどん進歩します。従来はAIがどのように進化しても医師や看護師、カウンセラーなどの仕事は影響を受けないだろうとされていましたが、AIのディープラーニングの元となるデータが膨大にあることから、今後は医療も変わってくると予想されます。
医療関連のAIとして有名なのは、IBMのワトソンです。コンピュータに過去の関係のある医療データを入力することによって、病気の補助的な診断ができます。画像診断については多くの画像データを入力し、がんの診断や治療法については過去の論文から学習することにより、AIは圧倒的に高い診断レベルに到達することができます。2016年の時点で、肺がんの検出率は医師の診断をも上回ったとされています。東大でも診断技術にAIのディープラーニングを持ち込んで、人間では診断がつかなかった白血病に対して、治療方法をサポートしています。
IoTはモノのインターネット(Internet of Things)の略で、インターネットに接続することでさまざまな機能を手に入れた機器のことです。前述した遠隔モニタリング機器のようなIoTは、近年めざましい進歩をとげています。また、ロボット工学では、ダビンチなどの手術支援ロボットが開発されています。手術においても、AIの補助を受けたロボット機器が人間以上の技術を持つ可能性は十分にあります。
AI、IoT、ロボット工学は、これからも医療やヘルスケアのあらゆる分野に応用されていきます。健康維持や病気予防には、生活習慣データや各種生体センサーの情報をAIが活用します。病気治療においては、AIが診断支援や新薬の開発などに、ロボット工学が手術支援に役立ちます。回復・リハビリには、IoTによる遠隔モニタリングが用いられ始めています。また、医療のビッグデータ分析についても、それぞれの医療分野でのAIの活用が期待されます(スライド5)。ただし、これらの先端技術がいかに進歩しても、最終的な診断や治療方法については、患者さんと医療者が機器等を補助的に使いながら決定するのが、最適な医療だろうと考えています。
AIやIoTを利用して今後どのような医療を提供していくかについては、2018年から仮想病床構想(VirtualHospital Project)という仕組みを構想しています(スライド6)。人生100年時代に向けて、安心で安定した医療を提供するためには、AIやIoTを利用して多職種連携によって業務を共有化することが重要になります。

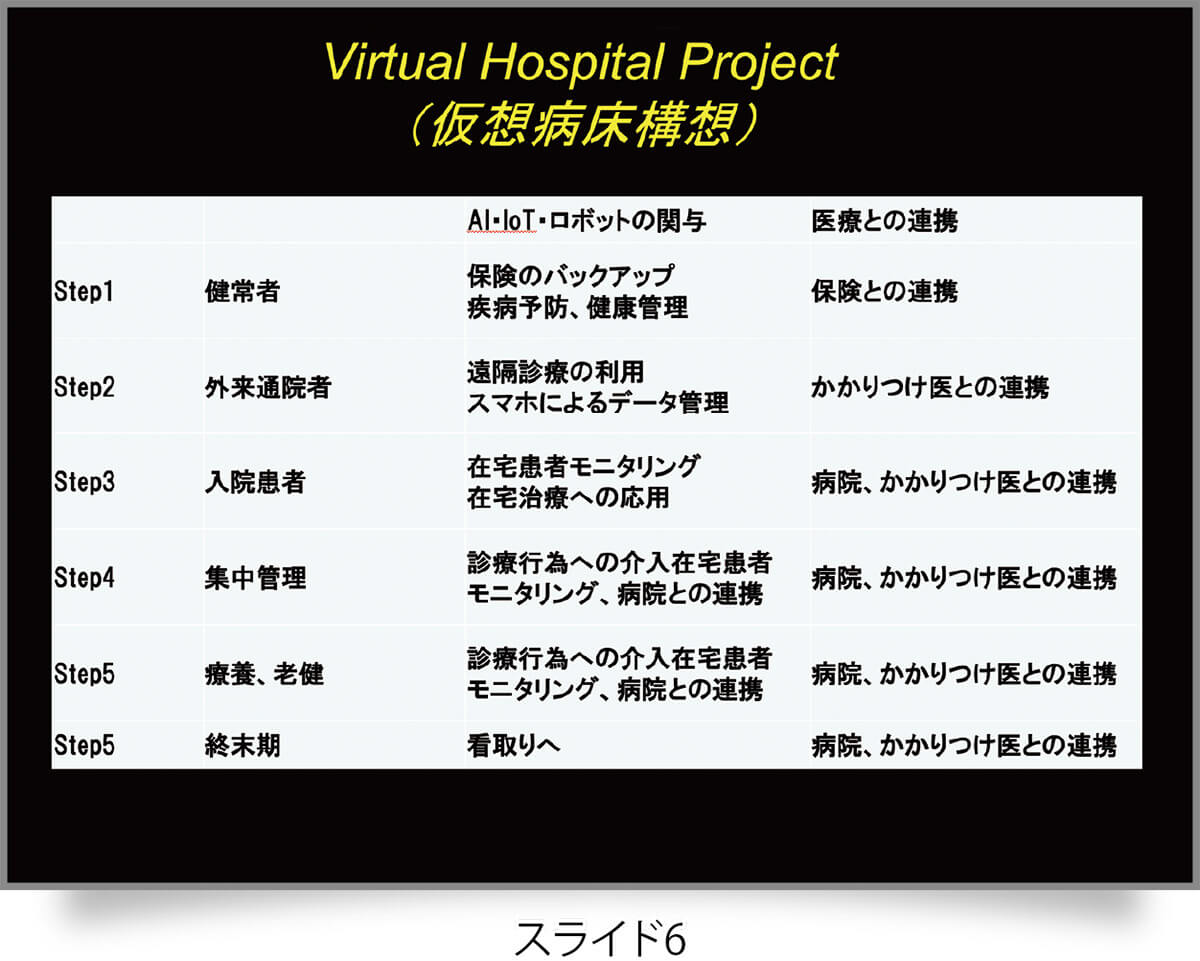
ステップ1は健康な人のモニタリングです。たとえば携帯電話やウェアラブルデバイスのようなもので、健常人の各種データをモニタリングします。トラックやバス業界のドライバー、航空業界のパイロットの健康状態をモニタリングして、AIやIoTが「運転しないほうがいい」「操縦しないほうがいい」などの警告を発することも可能です。私自身もこのデバイスを装着してみましたが、心拍、呼吸、歩行、睡眠などがすべてモニタリングされます。保険と連携して、健康管理や疾病予防への活用も期待されています。
ステップ2の外来通院者については、高血圧や糖尿病などの患者さんをモニタリングして、かかりつけの先生方に常にデータが届くようにします。ステップ3の入院患者では、患者さんが入院したときの病診連携に利用します。ステップ4は重症患者さんの集中管理を、どのようにモニタリングするかということ。ICU、HCUの患者さんのリスクに対して、常にモニタリングして警告が流れてきます。ステップ5では療養病床、老健などと連携して地域包括ケアで活用します。さらには終末期の患者さんをどうモニタリングしていくか、すべてのステップでプロジェクトを立て、実行していく必要があります。
AIやIoT、ロボットによる医療行為については、レベル1から5の案を構想しています(スライド7)。レベル1は侵襲のない医療行為で、心電図診断、診療補助ソフトなどを想定しています。レベル2は侵襲のある医療行為をAIやIoTが代行する状態で、透析の血液自動回収などが考えられます。レベル3はAIやIoTが侵襲のない医療行為のすべてを代行する状態で、CTやMRIの自動診断など。レベル4は透析の自動穿刺などを想定していて、レベル1から4までは緊急時には医師が対応します。レベル5はAIやIoTが医療行為のすべてを代行する状態で、自動診療します。
AIやIoT、ロボット工学が、将来、医療に福音をもたらすことはまちがいありません。どのように関わっていくのが望ましい姿なのか、人工臓器学会や医工学治療学会が中心になって早急にガイドラインをつくっていく必要があります。

PDは、AIやIoTが非常に関わりやすい分野です。患者さんの体重などを遠隔モニタリングするだけでなく、自動穿刺をエコーガイド下でロボットが行うような仕組みができれば、HDも病院から遠隔コントロールするだけという遠隔診療による在宅血液透析が可能になります。
腹膜透析の遠隔モニタリング機器として、JMSが開発したのがAPD装置 PD-Relaxa®及びRelaxaリンク®です。体重計、血圧計、体温計のデータをBluetooth®で取り込み、自宅でAPD装置を利用してPDを行いながら医療機関と連携することが可能です。
実際にPD-Relaxa®を起動すると、大型ディスプレイに医師からの連絡が表示され、それを確認了解するとAPD装置が動き出します。機器のセットアップは自動で行い、薬液と回路をつなげると治療の準備完了です。APD療法では注液、排液はすべて自動で、何かが起きるとアラームが鳴って知らせます。APD治療が終わると、体重計、血圧計、体温計のデータをBluetooth®で取り込み、治療データと共に主治医の先生に遠隔通信システムで送られます。バッテリー搭載で、緊急時にもバッテリーで対応できる仕組みです(スライド8)。緊急の内容を含むアラーム通知であれば、主治医の先生に連絡が行きます。
腹膜透析の遠隔モニタリング機器システムが、20年の歳月をへてようやく現実化しました。さらなる展開を期待していただければと思います。

販売名:APD装置 PDーRelaxa
一般的名称:自動腹膜灌流用装置[特定保守管理医療機器]
医療機器承認番号:30500BZX00036000
販売名:Relaxaリンク
一般的名称:腹膜透析用治療計画プログラム
医療機器承認番号:30500BZX00037000
*Bluetooth®ワードマークおよびロゴは登録商標であり、Bluetooth SIG, Inc. が所有権を有します。